A vesefunkció zavarai komoly egészségügyi problémát jelentenek, hiszen a vesék kulcsszerepet játszanak a szervezet méregtelenítésében, a vérnyomás szabályozásában és a vörösvérsejt-termelés serkentésében. Amikor a vesék nem működnek megfelelően, ez számos szervrendszert érinthet, és súlyos szövődményekhez vezethet.
Az urológiai egészség szorosan összefügg a vesefunkcióval, mivel a vesék a húgyúti rendszer részei. A húgyúti rendszer betegségei, mint például a vesekő, a húgyúti fertőzések, vagy a prosztata megnagyobbodása, közvetlenül károsíthatják a veséket, és vesefunkció zavarokat okozhatnak. Éppen ezért az urológiai problémák korai felismerése és kezelése elengedhetetlen a vesék védelme szempontjából.
A vesefunkció zavarainak okai sokrétűek lehetnek, de gyakran húzódnak meg mögöttük urológiai problémák. Például, a krónikus húgyúti fertőzések (különösen a vesemedence-gyulladás) maradandó károsodást okozhatnak a veseszövetben. A vesekövek elzárhatják a húgyvezetéket, ami veseelégtelenséghez vezethet. Emellett a prosztata megnagyobbodása férfiaknál vizeletretencióhoz vezethet, ami szintén károsítja a veséket.
Az urológiai egészség megőrzése és a vesefunkció zavarainak megelőzése szorosan összekapcsolódik, így a rendszeres urológiai vizsgálatok, a megfelelő folyadékbevitel és az egészséges életmód kiemelten fontosak.
Fontos megjegyezni, hogy a magas vérnyomás és a cukorbetegség is jelentős kockázati tényezők a vesefunkció zavarainak kialakulásában. Ezek a betegségek közvetlenül károsítják a veséket, és növelik az urológiai problémák kialakulásának kockázatát is.
A vese anatómiája és fiziológiája: A vese működése a szervezetben
A vesék bab alakú szervek, a gerincoszlop két oldalán, a hasüreg hátsó részében helyezkednek el. Bár kicsik, kulcsfontosságú szerepet töltenek be a szervezet homeosztázisának fenntartásában. Mindkét vese körülbelül 12 cm hosszú, 6 cm széles és 3 cm vastag.
A vese alapvető funkciója a vér szűrése. Ezt a nephronok végzik, melyek a vese funkcionális egységei. Minden vesében körülbelül egymillió nephron található. A nephronok glomerulusból (kapillárisgomolyag) és tubulusból (csatornarendszer) állnak.
A vér a glomerulusba érkezik, ahol a víz, sók, glükóz, aminosavak és egyéb kis molekulák átszűrődnek a tubulusokba. A nagy molekulák, mint például a fehérjék és a vérsejtek, a vérben maradnak. A tubulusokban a szervezet számára szükséges anyagok visszaszívódnak a vérbe, míg a felesleges vagy káros anyagok (például urea, kreatinin) a vizelettel távoznak.
A vese nem csak szűri a vért, hanem szabályozza a vérnyomást is. A renin nevű hormont termeli, mely részt vesz a renin-angiotenzin-aldoszteron rendszerben (RAAS), ami a vérnyomás szabályozásának egyik legfontosabb rendszere.
A vese emellett fontos szerepet játszik a vörösvérsejt-termelés szabályozásában is. Az erythropoietin (EPO) nevű hormont termeli, mely a csontvelőt serkenti a vörösvérsejtek termelésére.
A vese működésének zavarai számos okból kifolyólag alakulhatnak ki, melyek közvetlenül befolyásolják a szervezet homeosztázisát. A vesefunkció károsodása különböző betegségekhez vezethet, ezért a vesék egészségének megőrzése rendkívül fontos.
A vizelet a vesemedencéből a húgyvezetékeken keresztül jut a húgyhólyagba, ahol tárolódik, majd a húgycsövön keresztül távozik a szervezetből. A húgyutak gyulladásai (pl. húgyhólyaggyulladás) is befolyásolhatják a vese működését, különösen, ha a fertőzés felterjed a vesékre (vesemedence-gyulladás).
A vesefunkció zavarainak definíciója és osztályozása
A vesefunkció zavarai rendkívül sokrétűek lehetnek, és különböző súlyossági fokozatokat ölthetnek. A vesefunkció beszűkülése azt jelenti, hogy a vesék nem képesek megfelelően ellátni a feladataikat, például a salakanyagok eltávolítását a vérből, a folyadékháztartás szabályozását, vagy a hormontermelést.
Osztályozásuk történhet a károsodás mértéke, az időtartam és a kiváltó ok alapján. Beszélhetünk akut vesekárosodásról (AKI), mely hirtelen alakul ki, és potenciálisan visszafordítható, valamint krónikus vesebetegségről (CKD), ami lassan, fokozatosan romló vesefunkciót jelent. A CKD-t általában 5 stádiumba sorolják, a vesefunkció (glomeruláris filtrációs ráta, GFR) alapján.
A kiváltó okok szerinti osztályozás magában foglalhatja a glomeruláris betegségeket (a veseglomerulusok gyulladása), a tubulointerstitialis betegségeket (a vesecsatornák és a veseszövet gyulladása), a vizeletelvezetési zavarokat (például vesekövesség, daganatok miatti elzáródás), valamint a veseerek betegségeit (például veseartéria szűkület).
A vesefunkció zavarainak felismerése és pontos osztályozása kulcsfontosságú a megfelelő kezelés megkezdéséhez és a további vesekárosodás megelőzéséhez.
Fontos megjegyezni, hogy az urológiai problémák, mint például a vesekövek, a prosztata megnagyobbodása, vagy a húgyúti fertőzések, jelentősen hozzájárulhatnak a vesefunkció romlásához, különösen, ha hosszú ideig kezeletlenek maradnak. Ezért a rendszeres urológiai szűrés és a megelőző intézkedések elengedhetetlenek a vesék egészségének megőrzéséhez.
A leggyakoribb vesefunkció zavarok típusai
Számos vesefunkció zavar létezik, melyek eltérő módon befolyásolják a vesék működését. Ezek közül néhány gyakoribb, és fontos ismerni a megelőzésük és kezelésük szempontjából.
- Akut veseelégtelenség (AKI): Hirtelen vesefunkció-csökkenés, ami gyakran valamilyen kiváltó okra vezethető vissza, például dehidratáció, fertőzés, gyógyszermellékhatás vagy veseér elzáródás. Fontos a gyors diagnózis és kezelés a maradandó károsodás elkerülése érdekében.
- Krónikus veseelégtelenség (CKD): A vesefunkció lassú, fokozatos romlása, mely évekig is eltarthat. Gyakori okai a magas vérnyomás, a cukorbetegség és a glomerulonephritis. A korai felismerés és a kezelés lassíthatja a progressziót.
- Glomerulonephritis: A veseglomerulusok gyulladása, melyet immunológiai reakciók, fertőzések vagy autoimmun betegségek okozhatnak. Tünetei közé tartozhat a vizeletben megjelenő vér és fehérje.
- Vesekőbetegség: Kristályok képződése a vesékben, melyek a húgyutakba kerülve fájdalmat és vizelési nehézségeket okozhatnak. A megfelelő folyadékbevitel és étrend segíthet a megelőzésben.
- Húgyúti fertőzések (UTI): Bakteriális fertőzések, melyek a húgyhólyagot, a veséket vagy a húgycsövet érinthetik. Gyakori tünetei a gyakori vizelési inger, a fájdalmas vizelés és a láz.
A krónikus veseelégtelenség gyakran tünetmentes a korai stádiumban, ezért a rendszeres szűrővizsgálatok különösen fontosak a kockázati csoportokba tartozók számára.
Ezek a leggyakoribb vesefunkció zavarok, de fontos megjegyezni, hogy számos más ritkább állapot is befolyásolhatja a vesék működését. A pontos diagnózis és a megfelelő kezelés érdekében forduljon urológushoz vagy nefrológushoz.
A vesefunkció zavarok okai: Primer és szekunder tényezők
A vesefunkció zavarai számos okra vezethetők vissza, melyeket primer és szekunder tényezőkre oszthatunk. A primer okok közvetlenül a vesét érintő betegségek, mint például a glomerulonefritisz (veseglomerulus gyulladása), a policisztás vesebetegség (örökletes cisztás elváltozások a vesében) vagy a vesekövek okozta károsodás. Ezek a problémák közvetlenül befolyásolják a vese szűrő- és kiválasztó képességét.
A szekunder okok ezzel szemben más betegségek vagy állapotok következményei, amelyek másodlagosan károsítják a vesét. Ilyen lehet például a magas vérnyomás (hipertónia), a cukorbetegség (diabetes mellitus) vagy a szívbetegségek. Ezek az állapotok a vese ereinek károsodásához vezethetnek, ami rontja a vese vérellátását és funkcióját.
A kezeletlen magas vérnyomás és a cukorbetegség az egyik leggyakoribb szekunder oka a krónikus vesebetegség kialakulásának.
Fontos megjegyezni, hogy a veseelégtelenség kialakulásában gyakran több tényező is szerepet játszik egyidejűleg. Például, valaki örökletes hajlammal rendelkezhet a vesebetegségre, de a helytelen életmód (pl. dohányzás, túlzott sófogyasztás) tovább ronthatja a vese állapotát.
Glomeruláris betegségek: Gyulladások és autoimmun folyamatok
A glomerulusok, a vese szűrőegységei, kulcsszerepet játszanak a vér tisztításában. Amikor ezek a parányi struktúrák gyulladásba kerülnek, vagy autoimmun folyamatok támadják meg őket, a veseműködés súlyosan károsodhat. Ezek a betegségek, összefoglaló néven glomeruláris betegségek, sokféle formában jelentkezhetnek, és a kiváltó okok is igen változatosak lehetnek.
A gyulladásos glomeruláris betegségek gyakran fertőzések következményei. Például, a Streptococcus baktérium által okozott torokgyulladás után kialakulhat post-streptococcalis glomerulonephritis. Ez a típusú gyulladás a glomerulusokban immunkomplexek lerakódásához vezet, ami károsítja a szűrőmembránt.
Az autoimmun glomeruláris betegségek esetében a szervezet immunrendszere tévesen a vese saját sejtjeit támadja meg. Ilyen például a Goodpasture-szindróma, ahol az antitestek a glomerulusok és a tüdő hártyáját támadják. A szisztémás lupus erythematosus (SLE) egy másik autoimmun betegség, amely gyakran érinti a vesét, glomerulonephritist okozva.
Az autoimmun betegségek kialakulásának pontos oka sokszor nem ismert, de genetikai hajlam és környezeti tényezők egyaránt szerepet játszhatnak. Fontos megjegyezni, hogy a glomeruláris betegségek tünetei változatosak lehetnek, a tünetmentes vizeletvizsgálati eltérésektől a súlyos veseelégtelenségig terjedhetnek.
A glomeruláris betegségek korai felismerése és kezelése kulcsfontosságú a vese további károsodásának megelőzése érdekében.
A diagnózis felállítása gyakran vese biopsziával történik, amely során egy kis szövetmintát vesznek a veséből, és mikroszkóppal vizsgálják meg. A kezelés a betegség típusától és súlyosságától függ, és magában foglalhatja a gyulladáscsökkentő gyógyszereket (pl. kortikoszteroidok), immunszupresszív szereket, valamint a magas vérnyomás és a folyadékretenció kezelését.
Bizonyos esetekben a glomeruláris betegségek krónikus veseelégtelenséghez vezethetnek, ami dialízist vagy veseátültetést tehet szükségessé. Ezért elengedhetetlen a rendszeres orvosi ellenőrzés és a vesefunkciók monitorozása, különösen azoknál, akiknél fennáll a glomeruláris betegségek kockázata.
Tubulointersticiális nephritis: Fertőzések és gyógyszerek hatása
A tubulointersticiális nephritis (TIN) egy vesebetegség, mely a vesék tubulusait és a környező intersticiális szövetet érinti. Gyakori okai a fertőzések és a gyógyszerek. A fertőzések közül a bakteriális fertőzések, különösen a pyelonephritis (vesemedence-gyulladás), jelentős szerepet játszanak a TIN kialakulásában. A fertőzést okozó baktériumok direkt módon károsíthatják a veseszövetet.
Számos gyógyszer is kiválthat TIN-t. A leggyakoribb felelősök közé tartoznak az antibiotikumok (pl. penicillin származékok, cefalosporinok), a nem-szteroid gyulladáscsökkentők (NSAID-ok), és bizonyos vízhajtók. Ezek a gyógyszerek immunmediált reakciót válthatnak ki a vesében, ami gyulladáshoz vezet.
A gyógyszer okozta TIN gyakran hirtelen jelentkezik, és a gyógyszer elhagyása után javulhat, de súlyos esetekben akár vesekárosodáshoz is vezethet.
A TIN tünetei változatosak lehetnek, a láztól és a bőrkiütéstől kezdve a vizeletürítési problémákig. A diagnózis felállításához vizeletvizsgálat, vérvizsgálat és esetenként vesebiopszia szükséges. A kezelés a kiváltó ok megszüntetésére irányul, tehát fertőzés esetén antibiotikumra, gyógyszer okozta TIN esetén pedig a gyógyszer elhagyására. Súlyos esetekben szteroidok is alkalmazhatók a gyulladás csökkentésére.
A megelőzés kulcsa a megfelelő antibiotikum használat, az NSAID-ok óvatos alkalmazása, különösen vesebetegségben szenvedőknél, és a gyógyszerekkel kapcsolatos mellékhatásokra való odafigyelés.
Vesekőbetegség: Kialakulás, típusok és szövődmények
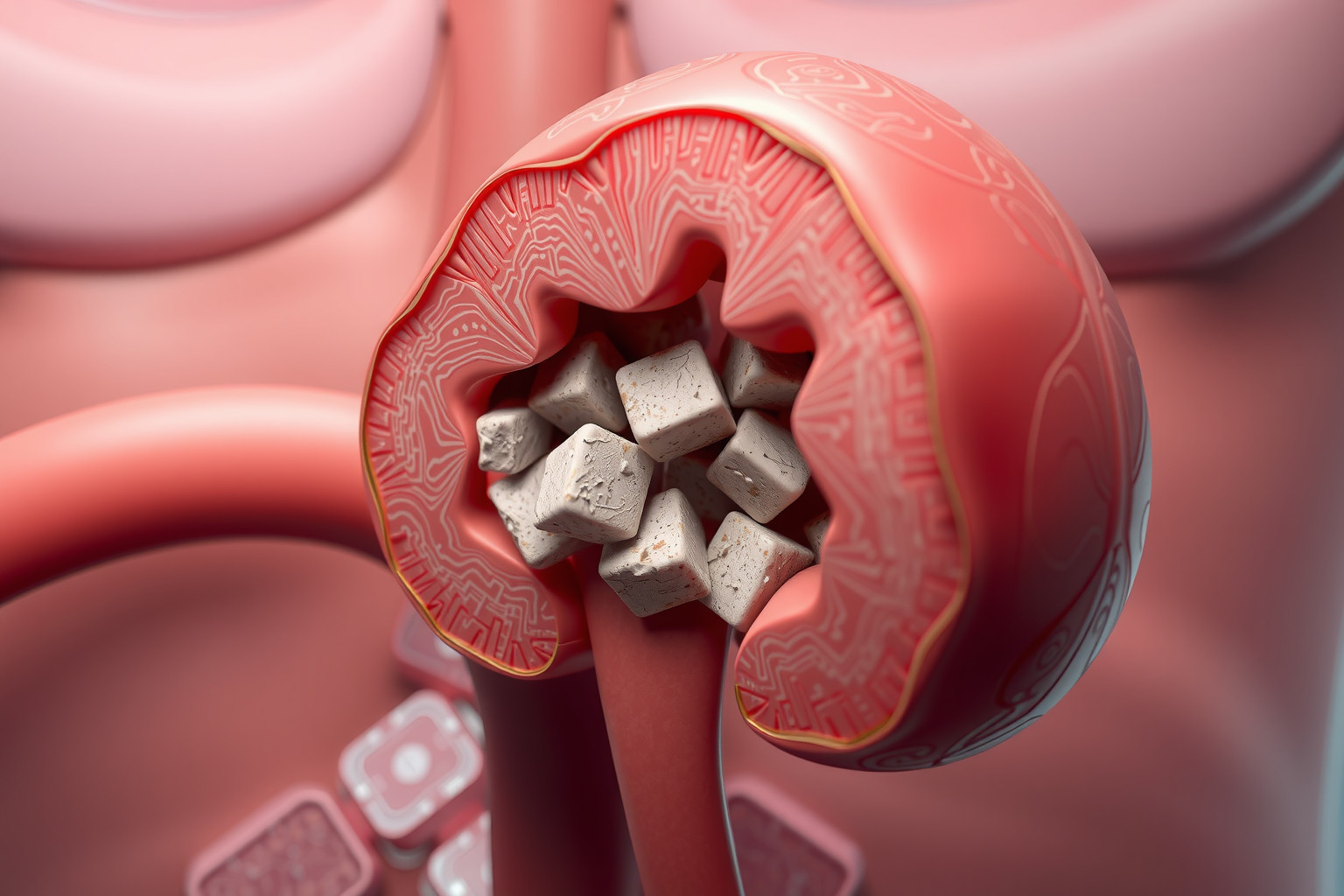
A vesekőbetegség a vesefunkció zavarainak gyakori oka. Kialakulása komplex folyamat, melyben a vizeletben található ásványi anyagok, például a kalcium, oxalát, húgysav, foszfát, cisztin kristályos formában kicsapódnak és összetapadnak. Ennek oka lehet genetikai hajlam, elégtelen folyadékbevitel, bizonyos étrendbeli szokások, valamint egyes betegségek (pl. hiperparatireózis, Crohn-betegség).
A vesekövek különböző típusúak lehetnek, összetételüktől függően. A leggyakoribb a kalcium-oxalát kő, de előfordulhatnak kalcium-foszfát, húgysav, struvit (magnézium-ammónium-foszfát), és cisztin kövek is. A kő típusa befolyásolja a kezelési módot és a megelőzési stratégiákat.
A vesekőbetegség tünetei igen változatosak lehetnek, a kő méretétől és elhelyezkedésétől függően. A legjellemzőbb tünet a heves, görcsös deréktáji fájdalom (vesegörcs), mely a lágyékba is kisugározhat. Emellett előfordulhat véres vizelet (hematuria), hányinger, hányás, gyakori vizelési inger, és fájdalmas vizelés.
A vesekőbetegség kezeletlenül hagyva komoly szövődményekhez vezethet, beleértve a veseelégtelenséget és a húgyúti fertőzéseket.
A vesekőbetegség szövődményei közé tartozik a húgyvezeték elzáródása, mely veseödémát okozhat, és tartósan károsíthatja a veseműködést. A pangó vizelet ideális táptalajt jelent a baktériumoknak, ami húgyúti fertőzésekhez, pyelonephritishez (vesemedence-gyulladás) vezethet. Súlyos esetekben, különösen ha a fertőzés szepszishez vezet, az életet is veszélyeztetheti.
A vesekőbetegség megelőzésének alapja a megfelelő folyadékbevitel (napi 2-3 liter), a kiegyensúlyozott étrend, a sóbevitel korlátozása, és a túlzott fehérje- és oxalátbevitel kerülése. Bizonyos esetekben, a kő típusától függően, gyógyszeres kezelés is javasolt lehet.
Vesetumorok: Jóindulatú és rosszindulatú elváltozások
A vesetumorok a vesefunkció zavarainak egyik potenciális oka lehetnek, bár a zavar mértéke függ a tumor méretétől, elhelyezkedésétől és természetesen attól, hogy jóindulatú vagy rosszindulatú elváltozásról van-e szó. A jóindulatú vesetumorok, mint például az angiomyolipomák, általában nem okoznak jelentős vesefunkció romlást, hacsak nem érik el a kritikus méretet, és nem nyomják össze a vese szöveteit, akadályozva annak normál működését. Ebben az esetben vesefájdalom, vérvizelés és magas vérnyomás léphet fel.
Azonban a rosszindulatú vesetumorok, különösen a vesesejtes karcinóma (RCC), jelentős kockázatot jelentenek a vesefunkcióra nézve. A tumor növekedése ronthatja a vese szűrőképességét, károsíthatja a vese szöveteit, és akár teljes veseelégtelenséghez is vezethet.
A vesetumor által okozott vesefunkció zavarok súlyossága nagymértékben függ a tumor korai felismerésétől és a megfelelő kezelés megkezdésétől.
A tumor eltávolítása, akár részleges, akár teljes veseeltávolítás (nefrektómiával), elengedhetetlen lehet a vesefunkció megőrzése érdekében. A kezelés után is rendszeres ellenőrzések szükségesek a vesefunkció és a beteg állapotának monitorozására. A korai diagnózis és a megfelelő kezelés kulcsfontosságú a vesefunkció megőrzéséhez és a beteg életminőségének javításához.
Fontos megjegyezni, hogy a vesetumorok nem mindig okoznak tüneteket a korai szakaszban, ezért a rendszeres urológiai szűrővizsgálatok, különösen a kockázati csoportba tartozók számára (pl. dohányzók, elhízottak, magas vérnyomásban szenvedők), elengedhetetlenek a korai felismeréshez.
A húgyúti elzáródás okai és következményei a vesére
A húgyúti elzáródás komoly veszélyt jelent a vesék működésére. Az elzáródást számos tényező okozhatja, melyek közül a leggyakoribbak a következők:
- Vesekövek: A vesékben képződő kövek elzárhatják a húgyvezetéket, megakadályozva a vizelet szabad áramlását.
- Daganatok: A húgyutakban kialakuló daganatok, például a hólyagrák vagy a veserák, szűkíthetik vagy teljesen elzárhatják a húgyutakat.
- Prosztata megnagyobbodás: Férfiaknál a prosztata jóindulatú megnagyobbodása (BPH) nyomást gyakorolhat a húgycsőre, akadályozva a vizeletürítést.
- Húgyúti szűkületek: A húgyutak veleszületett vagy szerzett szűkületei szintén elzáródást okozhatnak.
- Gyulladásos betegségek: Bizonyos gyulladásos betegségek, például a húgyhólyag-gyulladás hegesedést okozhatnak, ami szűkülethez vezethet.
Az elzáródás következményei súlyosak lehetnek. Ha a vizelet nem tud elfolyni, felhalmozódik a vesékben, ami vesetágulathoz (hydronephrosis) vezethet. A tartós vesetágulat károsítja a vese szöveteit, és veseelégtelenséghez vezethet.
A húgyúti elzáródás korai felismerése és kezelése kulcsfontosságú a vesék védelme érdekében!
A vizelet pangása emellett növeli a húgyúti fertőzések kockázatát is, ami tovább ronthatja a vesefunkciót. Fontos, hogy figyeljünk a tünetekre, mint például a vizeletürítési nehézségre, a gyakori vizelési ingerere, a hasi fájdalomra vagy a véres vizeletre, és szükség esetén forduljunk orvoshoz.
Diabéteszes nefropátia: A cukorbetegség vesekárosító hatása
A diabéteszes nefropátia a cukorbetegség egyik súlyos szövődménye, mely a vese működésének fokozatos romlásához vezet. Magas vércukorszint tartós fennállása esetén a vese kis erei, a glomerulusok károsodnak. Ezek az erek felelősek a vér szűréséért és a salakanyagok eltávolításáért a szervezetből.
A folyamat elején a vesék hiperfiltráció révén kompenzálnak, azaz a normálisnál nagyobb mennyiségű vért szűrnek. Ez kezdetben nem okoz tüneteket, de hosszú távon további károsodáshoz vezet. A glomerulusok falai megvastagodnak, és a szűrési funkció romlik. A vizeletben fehérje (albumin) jelenik meg, ami a korai stádiumban még mikroszkóppal kimutatható (mikroalbuminuria), majd később a vizelet szabad szemmel is zavarossá válhat (makroalbuminuria).
A diabéteszes nefropátia a veseelégtelenség egyik vezető oka világszerte.
A kezeletlen vagy rosszul kezelt cukorbetegség következtében a vesék fokozatosan elveszítik szűrőfunkciójukat, ami a salakanyagok felhalmozódásához vezet a szervezetben. Ez számos tünetet okozhat, beleértve a fáradtságot, a duzzanatokat (ödéma), a magas vérnyomást és a hányingert. Súlyos esetben dialízisre vagy veseátültetésre is szükség lehet.
A diabéteszes nefropátia kockázatát növeli:
- A cukorbetegség rossz kontrollja (magas vércukorszint).
- A magas vérnyomás.
- A dohányzás.
- A családi halmozódás (vesebetegség a családban).
- A magas koleszterinszint.
A megelőzés és a kezelés kulcsa a vércukorszint szigorú kontrollja, a vérnyomás normalizálása, az egészséges életmód (diéta, testmozgás) és a rendszeres orvosi ellenőrzés. A korai felismerés és a megfelelő kezelés lassíthatja a vesekárosodás progresszióját és javíthatja az életminőséget.
Hipertóniás nefroszklerózis: A magas vérnyomás vesekárosító hatása
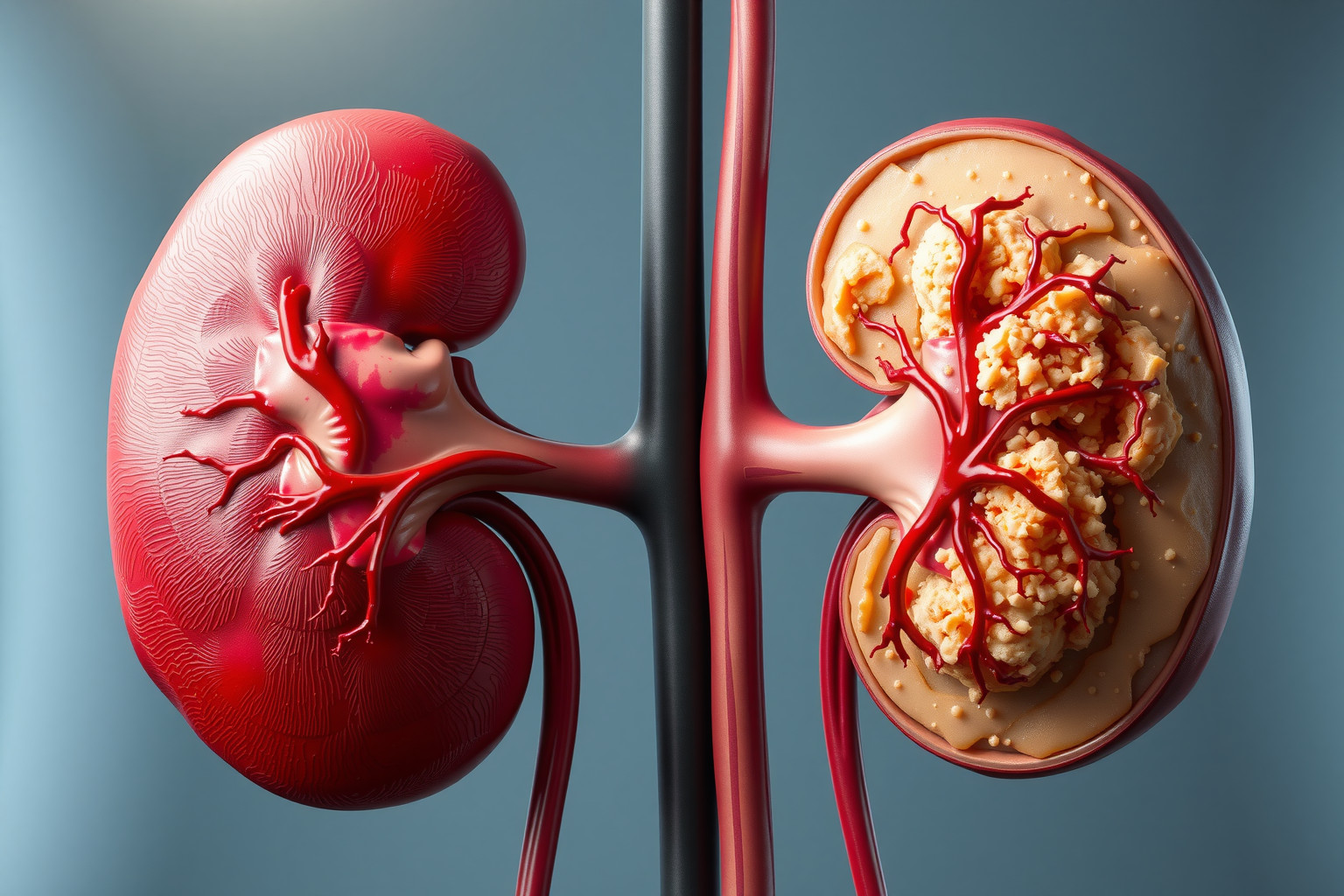
A hipertóniás nefroszklerózis a magas vérnyomás (hipertónia) vesekárosító hatásának következménye. Krónikus, kezeletlen vagy nem megfelelően kezelt magas vérnyomás esetén a vese apró erei károsodnak, megvastagodnak és beszűkülnek. Ez a folyamat csökkenti a vese vérátáramlását, ami a vese szöveteinek fokozatos pusztulásához vezet.
A folyamat lényege, hogy a magas vérnyomás a glomerulusokban (a vese szűrőegységeiben) lévő erekben idéz elő elváltozásokat. Ezek az elváltozások, mint például a hyalin arterioszklerózis, rontják a glomerulusok szűrőképességét. Ennek eredményeképpen a vese nem tudja megfelelően eltávolítani a salakanyagokat a vérből, és nem tudja szabályozni a folyadék- és elektrolit-háztartást.
A hipertóniás nefroszklerózis lassan, fokozatosan alakul ki, gyakran tünetmentesen, ezért a rendszeres vérnyomásmérés és a megfelelő kezelés kiemelten fontos a megelőzésben.
A betegség előrehaladtával a vesefunkció romlik, ami végül krónikus veseelégtelenséghez vezethet. A hipertóniás nefroszklerózis diagnózisa általában a magas vérnyomás anamnézise, a laboratóriumi vizsgálatok (pl. kreatinin, karbamid szint emelkedése a vérben) és a képalkotó eljárások (pl. ultrahang) alapján történik.
A kezelés elsődleges célja a vérnyomás megfelelő szinten tartása gyógyszerekkel és életmódbeli változtatásokkal (pl. sóbevitel csökkentése, rendszeres testmozgás, testsúly kontroll). Ezen kívül fontos a társbetegségek (pl. cukorbetegség) kezelése is, mivel ezek is súlyosbíthatják a vesekárosodást. A korai felismerés és a megfelelő kezelés lassíthatja a betegség előrehaladását és javíthatja a betegek életminőségét.
Polycystás vesebetegség: Genetikai háttere és tünetei
A policisztás vesebetegség (PKD) egy örökletes rendellenesség, melyet a vesékben kialakuló számos ciszta jellemez. Ezek a folyadékkal teli tömlők fokozatosan megnagyobbítják a veséket, károsítva a veseállományt és végül veseelégtelenséghez vezethetnek. A PKD leggyakoribb formája az autoszomális domináns policisztás vesebetegség (ADPKD), mely a legtöbb esetben a PKD1 vagy PKD2 gének mutációja okozza.
A genetikai háttér kulcsfontosságú a diagnózisban és a családtervezésben. Ha az egyik szülő érintett, a gyermek 50%-os valószínűséggel örökli a betegséget. Ritkább az autoszomális recesszív policisztás vesebetegség (ARPKD), amely mindkét szülő hibás génjének öröklése esetén alakul ki.
A PKD tünetei változatosak lehetnek, és az életkorral súlyosbodhatnak. A korai szakaszban a betegség gyakran tünetmentes. Később jelentkezhet:
- Hasi fájdalom vagy teltségérzet
- Magas vérnyomás
- Vér a vizeletben (hematuria)
- Gyakori húgyúti fertőzések
- Vesekövek
A PKD nem csupán a veséket érinti; a ciszták más szervekben is kialakulhatnak, például a májban, a hasnyálmirigyben és az agyban, ami további szövődményekhez vezethet.
A diagnózis általában képalkotó vizsgálatokkal (ultrahang, CT, MRI) történik, melyek kimutatják a vesékben lévő cisztákat. A genetikai tesztelés segíthet a diagnózis megerősítésében, különösen atípusos esetekben vagy a családtervezés szempontjából.
Gyógyszer indukált vesekárosodás: A legveszélyesebb gyógyszerek
Számos gyógyszer károsíthatja a veséket, ezáltal vesefunkció zavarokat okozva. Fontos, hogy tisztában legyünk ezekkel a készítményekkel, különösen, ha már meglévő vesebetegségünk van.
Fájdalomcsillapítók: A nem-szteroid gyulladáscsökkentők (NSAID-ok), mint az ibuprofen és a naproxen, hosszú távú vagy nagy dózisú használata károsíthatja a veséket. Ezek a gyógyszerek csökkenthetik a vesék vérellátását, ami károsodáshoz vezethet.
Antibiotikumok: Bizonyos antibiotikumok, például az aminoglikozidok (gentamicin, tobramicin) és a vankomicin is vesekárosító hatásúak lehetnek. A kockázat fokozódik, ha más vesekárosító gyógyszerekkel együtt szedjük őket.
Kontrasztanyagok: A radiológiai vizsgálatok során használt kontrasztanyagok, különösen a jód tartalmúak, akut vesekárosodást okozhatnak, főleg azoknál, akiknek már van valamilyen veseproblémájuk.
A legfontosabb, hogy minden gyógyszer szedése előtt konzultáljunk orvosunkkal vagy gyógyszerészünkkel, különösen akkor, ha vesebetegségünk van. Ők tudják felmérni a kockázatokat és előnyöket, és szükség esetén alternatívát javasolni.
Egyéb gyógyszerek: Bizonyos vérnyomáscsökkentők (ACE-gátlók, ARB-k), immunszupresszánsok (ciklosporin, takrolimusz) és kemoterápiás szerek is okozhatnak vesekárosodást. Rendszeres orvosi ellenőrzés szükséges a vesefunkció monitorozásához.
Fontos a megfelelő hidratáció és a vesekárosító hatású gyógyszerek elkerülése a vesék védelme érdekében.
Akut veseelégtelenség: Okok, tünetek és kezelés
Az akut veseelégtelenség, más néven akut vesekárosodás (AKI), a vese hirtelen funkcióvesztése. Ez azt jelenti, hogy a vese rövid idő alatt képtelenné válik a vér megfelelő szűrésére és a salakanyagok eltávolítására. Az urológiai problémák gyakran állnak az AKI hátterében.
Okok: Az akut veseelégtelenség okai sokrétűek lehetnek. Urológiai szempontból fontos megemlíteni a veseelzáródást (pl. vesekő, daganat, vérrög), mely megakadályozza a vizelet normális áramlását. Fertőzések, például súlyos vesemedence-gyulladás (pyelonephritis) szintén okozhatnak AKI-t, különösen, ha a fertőzés szepszishez vezet. Bizonyos gyógyszerek, például nem szteroid gyulladáscsökkentők (NSAID-ok) és egyes antibiotikumok, toxikusak lehetnek a vesére. A dehidratáció, különösen idős embereknél, szintén kockázati tényező.
Tünetek: Az AKI tünetei a kiváltó októl és a károsodás mértékétől függően változnak. Gyakori tünet a vizeletmennyiség csökkenése (oliguria), de előfordulhat, hogy a vizeletmennyiség normális marad. További tünetek lehetnek a lábdagadás, fáradtság, légszomj, hányinger, zavartság, és szívritmuszavarok. Súlyos esetekben görcsrohamok vagy kóma is kialakulhat.
Kezelés: A kezelés célja a kiváltó ok megszüntetése és a vesefunkció támogatása. A veseelzáródás esetén katéterezés vagy műtéti beavatkozás lehet szükséges. Fertőzések esetén antibiotikumokat alkalmaznak. A folyadék- és elektrolit-egyensúly helyreállítása kulcsfontosságú. Súlyos esetekben dialízisre lehet szükség, mely mesterségesen helyettesíti a vese funkcióját. A dialízis időt biztosít a veséknek a regenerálódásra, de néha tartós kezelésre is szükség lehet.
Az akut veseelégtelenség sürgős orvosi ellátást igényel, mivel kezeletlenül súlyos szövődményekhez, akár halálhoz is vezethet.
A megelőzés szempontjából fontos a megfelelő folyadékbevitel, a vesekő kialakulásának megelőzése, a gyógyszerek körültekintő használata és a húgyúti fertőzések időben történő kezelése.
Krónikus veseelégtelenség: Stádiumok, progresszió és szövődmények
A krónikus veseelégtelenség (CKD) egy progresszív állapot, melynek során a vesék fokozatosan veszítenek működőképességükből. A CKD stádiumait a glomeruláris filtrációs ráta (GFR) alapján határozzák meg, ami a vesék szűrőképességének mértéke. Az 1. stádiumtól (enyhe vesekárosodás) az 5. stádiumig (végstádiumú veseelégtelenség) terjed, ahol dialízisre vagy veseátültetésre van szükség.
A CKD progresszióját számos tényező befolyásolja, beleértve a magas vérnyomást, a cukorbetegséget, a glomerulonephritist és a policisztás vesebetegséget. Fontos a rizikófaktorok kezelése és a rendszeres orvosi ellenőrzés a progresszió lassítása érdekében.
A krónikus veseelégtelenség számos szövődménnyel járhat, melyek érinthetik a szív- és érrendszert, a csontokat, a vért és az idegrendszert. Gyakori szövődmények közé tartozik a magas vérnyomás, a vérszegénység, a csontritkulás, a perifériás neuropátia és a szívbetegség.
A CKD progressziójának lassítása és a szövődmények kezelése kulcsfontosságú a betegek életminőségének javításához és a várható élettartam növeléséhez.
A CKD kezelése komplex, és magában foglalja az alapbetegség kezelését, a vérnyomás kontrollálását, a diétás megszorításokat (pl. fehérje-, foszfor- és káliumbevitel korlátozása), valamint a gyógyszeres terápiát a szövődmények kezelésére.
Urológiai szempontból a húgyúti fertőzések és a vesekövek is hozzájárulhatnak a CKD kialakulásához vagy progressziójához. Ezért a húgyúti egészség megőrzése és a megelőző intézkedések (pl. megfelelő folyadékbevitel, a húgyúti fertőzések korai kezelése) kiemelten fontosak.
A vesefunkció zavarok diagnosztizálása: Laboratóriumi vizsgálatok
A vesefunkció zavarok diagnosztizálásában a laboratóriumi vizsgálatok kulcsfontosságú szerepet játszanak. Ezek a tesztek segítenek felmérni a vesék állapotát és működését.
A leggyakrabban alkalmazott vizsgálatok közé tartozik a vér kreatininszintjének mérése. A kreatinin egy salakanyag, amelyet a vesék szűrnek ki a vérből. Magas kreatininszint vesekárosodásra utalhat.
Hasonlóan fontos a vér karbamid-nitrogén (BUN) szintjének meghatározása. A BUN szintje szintén emelkedhet veseproblémák esetén. Mind a kreatinin, mind a BUN szintjét együttesen szokták értékelni.
A glomeruláris filtrációs ráta (GFR) számítása elengedhetetlen. Ez a mutató azt mutatja meg, hogy a vesék milyen hatékonyan szűrik a vért. A GFR értékét a kreatininszintből, életkorból, nemből és rasszból számítják ki.
A vizeletvizsgálat szintén alapvető fontosságú. A vizeletben található fehérje (albuminuria), vér (hematuria) vagy glükóz jelenléte vesebetegségre utalhat. A vizelet üledékének mikroszkópos vizsgálata további információkat nyújthat a vesék állapotáról.
Néha szükség lehet speciálisabb vizsgálatokra is, mint például a vese biopsziára, amely során szövetmintát vesznek a veséből a pontos diagnózis felállításához. A vese biopszia azonban invazív eljárás, ezért csak indokolt esetben alkalmazzák.
A rendszeres laboratóriumi vizsgálatokkal a vesefunkció zavarai korai szakaszban felismerhetők, ami lehetővé teszi a mielőbbi kezelés megkezdését és a súlyosabb szövődmények megelőzését.
Képalkotó eljárások a vesék vizsgálatában: Ultrahang, CT, MRI
A vesefunkció zavarok okainak felderítésében a képalkotó eljárások kulcsszerepet játszanak. Az ultrahang egy non-invazív módszer, mely segítségével a vesék mérete, alakja, valamint a vesemedence tágulata (hydronephrosis) jól látható. Különösen hasznos a vesekövek és a ciszták kimutatására. Az ultrahang nem jár sugárterheléssel, ezért terhesség alatt is alkalmazható.
A CT (számítógépes tomográfia) részletesebb képet ad a vesékről és a környező szervekről. Segítségével azonosíthatók a vesedaganatok, a vesekövek, a gyulladásos folyamatok és a sérülések. A CT vizsgálat során kontrasztanyag beadására is szükség lehet, mely a vesék működéséről is információt nyújt, viszont vesekárosító hatása lehet, ezért előzetes vesefunkciós vizsgálat szükséges.
Az MRI (mágneses rezonancia képalkotás) egy másik, sugárterheléssel nem járó módszer. Különösen alkalmas a vesedaganatok pontosabb diagnosztizálására és a vesék vérellátásának vizsgálatára. Az MRI kontrasztanyag (gadolínium) használata is járhat mellékhatásokkal, bár ritkábban, mint a CT kontrasztanyaga.
A képalkotó eljárások kiválasztása minden esetben az adott beteg klinikai képétől és a feltételezett diagnózistól függ, figyelembe véve az előnyöket és a kockázatokat.
Fontos megjegyezni, hogy a képalkotó vizsgálatok eredményeit mindig szakorvos értékeli, és a diagnózis csak a klinikai adatokkal együtt értelmezhető.
Vesebiopszia: Indikációk és a mintavétel menete
A vesebiopszia, vagyis a vese szövetmintájának vétele, fontos diagnosztikai eszköz a vesefunkció zavarok okainak feltárásában. Az eljárás indikált, ha a vizeletvizsgálat eredményei, a vérvizsgálat adatai, vagy a képalkotó eljárások (ultrahang, CT) alapján nem lehet egyértelműen meghatározni a vese károsodásának okát. Például, hirtelen veseelégtelenség esetén, ismeretlen eredetű fehérjevizelésnél, vagy amikor a vesetranszplantáció után a vese működése romlik.
A mintavétel általában perkután módon történik, ami azt jelenti, hogy a bőrön keresztül, egy vékony tű segítségével veszik a mintát. A beavatkozást helyi érzéstelenítésben végzik, és ultrahanggal vagy CT-vel követik a tű útját, hogy pontosan a megfelelő helyről vegyék a mintát.
A vesebiopszia célja, hogy a szövettani vizsgálat segítségével pontos diagnózist lehessen felállítani, és ennek megfelelően lehessen megtervezni a kezelést.
A mintavétel után néhány órás megfigyelés szükséges a szövődmények (például vérzés) elkerülése érdekében. A szövettani eredmények általában néhány nap alatt érkeznek meg.
A vesefunkció zavarok kezelése: Gyógyszeres terápia

A vesefunkció zavarok kezelésében a gyógyszeres terápia kulcsfontosságú szerepet játszik, célja a vesék állapotának stabilizálása, a további károsodás megelőzése és a szövődmények kezelése. A választott gyógyszerek függnek a vesefunkció zavarának okától és súlyosságától.
Magas vérnyomás esetén, ami gyakran jár együtt veseproblémákkal, ACE-gátlókat vagy ARB-ket alkalmaznak. Ezek a gyógyszerek nemcsak a vérnyomást csökkentik, hanem a vesékben lévő erek tágításával csökkentik a vesék terhelését is. Fontos a rendszeres vérnyomásmérés és a gyógyszeres kezelés szigorú betartása.
Cukorbetegség okozta vesekárosodás esetén a vércukorszint szigorú kontrollja elengedhetetlen. A SGLT2-gátlók és a GLP-1 receptor agonisták nem csak a vércukorszintet szabályozzák, hanem bizonyítottan védik a veséket is.
Glomerulonefritisz esetén, ami a veseglomerulusok gyulladása, immunszupresszív gyógyszerek, például kortikoszteroidok vagy ciklofoszfamid alkalmazása jöhet szóba a gyulladás csökkentésére.
Ha a vesefunkció zavara folyadékretencióval jár, diuretikumokat, azaz vízhajtókat alkalmaznak a felesleges folyadék eltávolítására. A diuretikumok típusát a vesefunkció mértékétől függően választják ki.
A gyógyszeres kezelés mellett elengedhetetlen a megfelelő étrend, a folyadékbevitel szabályozása és a káros szokások (pl. dohányzás) elhagyása a vesefunkció javítása érdekében.
Fontos tudni, hogy a gyógyszeres kezelés során a vesefunkciót rendszeresen ellenőrizni kell, és a gyógyszeradagolást a vesefunkció változásaihoz kell igazítani. A kezelőorvossal való szoros együttműködés elengedhetetlen a sikeres terápia érdekében.
Életmódbeli változtatások a vesebetegségek kezelésében
A vesebetegségek kezelésében az életmódbeli változtatások kulcsfontosságúak. Ezek a változtatások segíthetnek a vesefunkció romlásának lassításában, a tünetek enyhítésében és a szövődmények megelőzésében.
Az egyik legfontosabb tényező a megfelelő folyadékbevitel. Fontos, hogy elegendő vizet igyunk naponta, de a mennyiség függ a vesefunkciótól és az orvos által javasolt mennyiségtől. A túlzott folyadékbevitel is káros lehet, ezért konzultáljunk orvosunkkal.
A táplálkozás is jelentős szerepet játszik. A fehérje-, só-, kálium- és foszfátbevitel korlátozása gyakran szükséges. A diéta személyre szabott, és a vesefunkció állapotától függ.
A vérnyomás rendszeres ellenőrzése és kezelése elengedhetetlen. A magas vérnyomás súlyosbíthatja a vesebetegséget.
Fontos a dohányzás elkerülése és a mértékletes alkoholfogyasztás, mivel mindkettő káros hatással van a vesékre.
A rendszeres testmozgás is jótékony hatású, de a túlzott megerőltetés kerülendő. Konzultáljunk orvosunkkal a megfelelő mozgásformákról.
A vesebetegség kezelésében az életmódbeli változtatások betartása elengedhetetlen a betegség progressziójának lassításához és a szövődmények elkerüléséhez.
Végül, de nem utolsósorban, a stresszkezelés is fontos. A stressz negatívan befolyásolhatja a vesefunkciót.
Diéta és táplálkozás a vesebetegségekben
A vesebetegségek esetén a diéta kulcsfontosságú a vesefunkciók támogatásában és a további károsodás megelőzésében. A fehérjebevitel korlátozása gyakran szükséges, mivel a veséknek nehezebb feldolgozniuk a fehérjetermékeket. Fontos a foszfor és a kálium bevitelének szabályozása is, mivel ezek a vesék által szabályozott ásványi anyagok felhalmozódhatnak a szervezetben, ha a vesék nem működnek megfelelően.
A megfelelő folyadékbevitel elengedhetetlen, de a mennyiség egyéni igényektől függ. A túlzott folyadékbevitel terhelheti a veséket, míg a kevés folyadékbevitel dehidratációhoz vezethet.
A vesebetegségben szenvedőknek feltétlenül konzultálniuk kell dietetikussal, aki személyre szabott étrendet tud összeállítani az egyéni szükségleteiknek megfelelően.
Kerülendő ételek közé tartoznak a magas nátriumtartalmú élelmiszerek, a feldolgozott élelmiszerek és a gyorsételek. Ehelyett a friss gyümölcsök, zöldségek és teljes kiőrlésű gabonák előnyben részesítendők. Az egészséges táplálkozás nem csak a vesék védelmében fontos, hanem az általános egészség javításában is.
Dialízis: Típusai, indikációi és a beteg életminősége
A dialízis, vagy más néven művesekezelés, a súlyos vesefunkció zavarok esetén alkalmazott életmentő eljárás. Két fő típusa létezik: a hemodialízis és a peritoneális dialízis. A hemodialízis során a vér egy gépen keresztül kerül megtisztításra, általában egy dialízis központban, heti 3 alkalommal. Ezzel szemben a peritoneális dialízis a hasüregben lévő hashártyát használja szűrőként, és a beteg otthon is végezheti.
A dialízis indikációi közé tartozik a végstádiumú veseelégtelenség, amikor a vesék már képtelenek ellátni a szervezet számára szükséges funkciókat. Ezenkívül alkalmazható akut veseelégtelenség esetén is, például mérgezések vagy súlyos fertőzések következtében.
A dialízis nem gyógyítja meg a vesebetegséget, de életben tartja a beteget addig, amíg veseátültetésre nem kerülhet sor, vagy lehetővé teszi a megfelelő életminőség fenntartását a veseelégtelenség ellenére.
A dialízis jelentős hatással van a betegek életminőségére. A kezelések időigényesek, és gyakran járnak mellékhatásokkal, mint például fáradtság, vérnyomásingadozás és izomgörcsök. Mindazonáltal a dialízis lehetővé teszi a betegek számára, hogy éljenek, dolgozzanak és kapcsolatokat tartsanak fenn. A megfelelő diéta, a rendszeres testmozgás és a pszichológiai támogatás mind hozzájárulhatnak a jobb életminőséghez a dialízis során.
Fontos, hogy a dialízisre szoruló betegek tájékozottak legyenek a kezelésükről, és aktívan részt vegyenek a terápiás döntésekben. A gondos orvosi felügyelet és a beteg együttműködése elengedhetetlen a sikeres dialízis kezeléshez.
Veseátültetés: Indikációk, a transzplantáció menete és a kilökődés megelőzése
A veseátültetés végső megoldás a végstádiumú veseelégtelenségben szenvedő betegek számára. Indikációi közé tartozik a krónikus vesebetegség előrehaladott állapota, amikor a dialízis már nem biztosítja a megfelelő életminőséget, illetve bizonyos örökletes vesebetegségek, mint például a policisztás vesebetegség.
A transzplantáció menete komplex folyamat. Először kompatibilis donort kell találni, ami történhet élő vagy elhunyt donor által. A műtét során az új vesét a hasüregbe ültetik be, hozzákapcsolva a véredényekhez és a húgyvezetékhez. A beteg ezt követően élethosszig tartó immunszuppresszív kezelést kap, melynek célja a kilökődés megakadályozása.
A kilökődés megelőzése kulcsfontosságú a transzplantált vese hosszú távú működése szempontjából.
Az immunszuppresszív gyógyszerek szedése szigorú orvosi felügyeletet igényel, mivel mellékhatásaik lehetnek, mint például a fertőzésekre való hajlam növekedése. A betegnek rendszeresen részt kell vennie kontrollvizsgálatokon, ahol a vesefunkciót és a gyógyszerek hatásait monitorozzák. A sikeres veseátültetés jelentősen javíthatja a beteg életminőségét és meghosszabbíthatja élettartamát, lehetővé téve egy aktívabb és teljesebb életet a dialízishez képest.
Urológiai megelőzés: A vesék egészségének megőrzése
Az urológiai megelőzés kulcsszerepet játszik a vesefunkció zavarok elkerülésében. A rendszeres urológiai vizsgálatok lehetővé teszik a problémák korai felismerését, mielőtt azok súlyos vesekárosodáshoz vezetnének. Különösen fontos ez a cukorbetegek, magas vérnyomásban szenvedők és a családban vesebetegséggel küzdők számára.
A húgyúti fertőzések (UTI) gyakori okai a veseproblémáknak, ezért a megfelelő higiénia és a bőséges folyadékfogyasztás elengedhetetlen. Kerülje a hólyag teljes kiürítésének elmulasztását, és figyeljen a szexuális úton terjedő betegségek megelőzésére, mivel ezek is hozzájárulhatnak a fertőzések kialakulásához.
A vesekövek is jelentős kockázatot jelentenek. A megfelelő folyadékbevitel, a só- és fehérjefogyasztás mérséklése, valamint bizonyos ételek (pl. spenót, rebarbara) túlzott fogyasztásának elkerülése segíthet a megelőzésben. Orvosa javasolhat speciális diétát is.
A megfelelő folyadékbevitel (napi 2-3 liter víz) az egyik legfontosabb tényező a vesék egészségének megőrzésében és a vesefunkció zavarok megelőzésében.
Egyes gyógyszerek, különösen a nem-szteroid gyulladáscsökkentők (NSAID-ok), károsíthatják a veséket. Mindig tájékoztassa orvosát a szedett gyógyszereiről, beleértve a vény nélkül kapható készítményeket is.
Végül, a dohányzás elhagyása és a túlsúly elkerülése is hozzájárul a vesék egészségének megőrzéséhez.