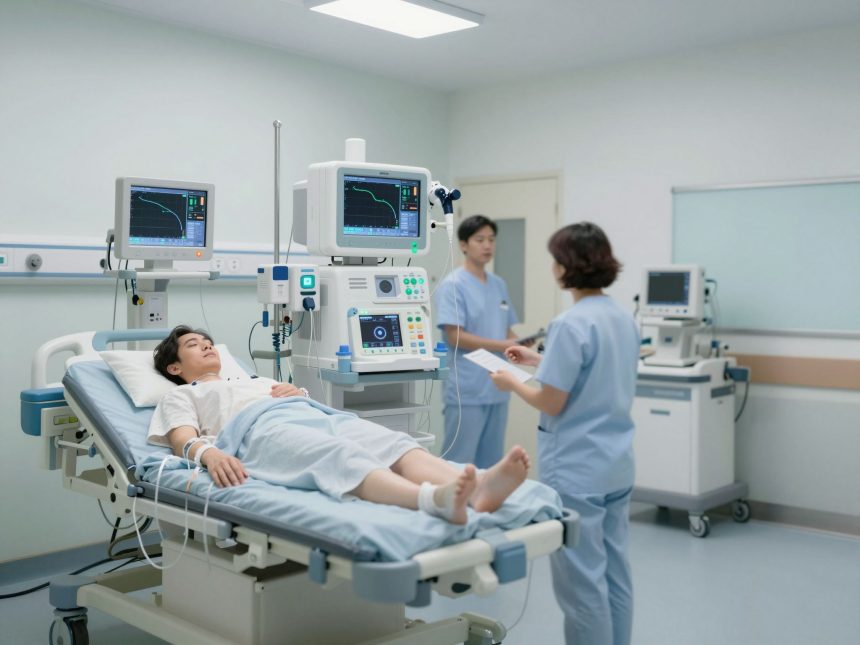
Az Extracorporalis Membrán Oxigenizáció (ECMO) napjaink egyik legmeghatározóbb és legfejlettebb életmentő technológiája az intenzív ellátásban. Ez a komplex eljárás lehetővé teszi a betegek légzőszerveinek és/vagy keringési rendszerének átmeneti tehermentesítését és támogatását kritikus állapotban, amikor a hagyományos terápiák már nem elegendőek.
Az ECMO lényege, hogy a beteg vérét egy külső gépi rendszeren keresztül keringeti, ahol az oxigenizálódik és a szén-dioxid eltávolításra kerül, mielőtt visszavezetődne a szervezetbe. Ez a folyamat létfontosságú a súlyosan beteg páciensek számára, akiknek szervei képtelenek önállóan ellátni létfontosságú funkcióikat. A technológia alkalmazása rendkívül összetett, és szigorú protokollok betartását igényli.
Az ECMO műszaki háttere a csúcstechnológiát képviseli az orvosi műszeriparban. A rendszer magában foglalja:
- Pumpa: Ez biztosítja a vér áramlását a beteg testéből a membrán oxigenizátor felé, és vissza. Különböző típusú pumpák léteznek, de a céljuk közös: egyenletes és kontrollált véráramlás biztosítása.
- Membrán oxigenizátor: Ez a szív és a tüdő funkcióját részben vagy egészben helyettesítő egység. Itt történik a vér oxigenizálása és a szén-dioxid eltávolítása, hasonlóan a természetes tüdő léghólyagocskáihoz.
- Csövek és csatlakozók: Ezek a sterilek, biokompatibilis anyagokból készült összeköttetések biztosítják a vér biztonságos és hatékony szállítását a beteg és a gépi rendszer között.
- Monitorozó rendszerek: Folyamatosan figyelik a vérnyomást, a pulzust, az oxigénszaturációt, a véralvadást és más létfontosságú paramétereket, hogy az orvosi csapat mindig naprakész legyen a beteg állapotáról.
Az ECMO nem csupán egy eszköz, hanem egy komplex, integrált rendszer, amely nélkülözhetetlen a legsúlyosabb betegek túlélésének esélyét növelő intenzív ellátásban.
A technológia fejlődése révén ma már kisebb és hatékonyabb ECMO-gépek állnak rendelkezésre, amelyek lehetővé teszik a betegek mobilizálását, sőt, bizonyos esetekben akár otthoni ápolását is, bár ez utóbbi még rendkívül ritka és speciális körülményeket igényel.
Az ECMO sikeres alkalmazása magasan képzett orvosi és nővéri csapatot, valamint speciális felszereltséggel rendelkező intenzív osztályokat feltételez. A megfelelő műszaki háttér és a személyzet szakértelme elengedhetetlen a komplikációk minimalizálásához és a betegek gyógyulásának elősegítéséhez.
Az ECMO alapelvei és története
Az ECMO technológia gyökerei az 1950-es évekre nyúlnak vissza, amikor a sebészek már kísérleteztek a szív-tüdő gépekkel a szívműtétek során. A modern ECMO koncepciója azonban Dr. Robert Bartlett nevéhez fűződik, aki az 1970-es években jelentős előrelépéseket tett a membrán oxigenizáció terén. Az ő munkája tette lehetővé a vér hosszabb ideig tartó, biztonságos extracorporalis keringetését, ami kulcsfontosságúvá vált a súlyos légzési és keringési elégtelenségek kezelésében.
Az ECMO alapvető működési elve a gázcserét és a vérkeringést kívülre helyezni. A beteg vérének egy részét speciális kanülökön keresztül vezetik el a testből. A vér először a pumpán halad át, amely biztosítja a megfelelő áramlási sebességet. Ezt követően a vér belép a membrán oxigenizátorba. Itt a vér oxigénnel gazdagodik, miközben a felesleges szén-dioxid eltávolításra kerül a vérből, hasonlóan a tüdő működéséhez. Ezt a folyamatot egy külső gázkeverék (általában oxigén és levegő) teszi lehetővé, amely a membrán egyik oldalán áramlik, míg a vér a másik oldalon. A kezelt vér ezután visszakerül a beteg keringésébe, gyakran egy nagy érbe, hogy gyorsan eloszlathassa az oxigént a szervezetben.
Az ECMO két fő típusa létezik: a Veno-Arteriális (VA) ECMO és a Veno-Vénás (VV) ECMO. A VA ECMO mind a légzési, mind a keringési funkciókat támogatja, míg a VV ECMO elsősorban a légzési elégtelenség kezelésére szolgál, a keringési rendszer támogatása nélkül. A választott ECMO típus függ a beteg specifikus állapotától és a kezelőorvosok döntésétől. A technológia fejlődése magában foglalja a kisebb, hordozhatóbb egységek kifejlesztését és a jobb biokompatibilis anyagok használatát, amelyek csökkentik a véralvadás kockázatát és a szervezet idegen testként való felismerését.
Az ECMO lényege, hogy átmenetileg tehermentesíti a sérült szerveket, lehetővé téve azok regenerálódását, miközben a beteg létfontosságú funkciói biztosítottak maradnak.
A korai ECMO rendszerek nagyméretűek voltak és jelentős karbantartást igényeltek, ami korlátozta alkalmazásukat. A folyamatos fejlesztéseknek köszönhetően azonban ma már kompakt, automatizált rendszerek állnak rendelkezésre, amelyek jelentősen megkönnyítik a kezelést és növelik a betegek túlélési esélyeit kritikus állapotban.
Az ECMO működésének mechanikája: pumpák, oxigenátorok és vérkör
Az ECMO rendszer szívében a véráramlást biztosító pumpa áll. Ez a kritikus komponens gondoskodik arról, hogy a vér folyamatosan keringjen a beteg szervezetéből a gépi rendszerbe, és onnan vissza. Különböző pumpatechnológiák léteznek, de mindegyiknek az a fő feladata, hogy egyenletes, kontrollált és a beteg igényeihez igazított vérsebességet biztosítson. A modern ECMO rendszerekben gyakran használnak centrifugális pumpákat, amelyek a vérre kevésbé gyakorolnak mechanikai megterhelést, minimalizálva ezzel a vérsejtek károsodását. Ezek a pumpák rendkívül megbízhatóak és képesek nagy teljesítményre.
A pumpa után a vér az oxigenizátorba jut. Ez az egység a technológia legfontosabb része, hiszen itt történik a létfontosságú gázcsere. Az oxigenizátor speciális membránokat tartalmaz, amelyek lehetővé teszik az oxigén diffúzióját a vérbe, miközben a szén-dioxid távozik a vérből. A membránok kialakítása kulcsfontosságú a hatékony gázcsere szempontjából; a mikropórusos szerkezet biztosítja a megfelelő felületet a gázok átjutásához, miközben a vérsejtek és más nagyobb molekulák bent maradnak. A membránok anyaga és kialakítása közvetlenül befolyásolja a rendszer hatékonyságát és a vérrel való összeférhetőségét.
A vérkör maga az a zárt rendszer, amely összeköti a beteget az ECMO géppel. Ez a vérkör sterile, biokompatibilis csövekből és csatlakozókból áll, amelyek minimálisra csökkentik a trombózis és az immunválasz kockázatát. A csövek átmérője és hossza gondosan megtervezett, hogy minimalizálja a vér áramlásával szembeni ellenállást. A csövekbe gyakran építenek be speciális érzékelőket, amelyek folyamatosan monitorozzák a vérnyomást, a hőmérsékletet és az áramlási sebességet. A vért visszavezető kanülök elhelyezése is kritikus, hogy az oxigenizált vér egyenletesen oszlassa el magát a szervezetben.
Az ECMO rendszer precíz mérnöki munka eredménye, ahol a pumpa, az oxigenizátor és a vérkör alkotnak egy szerves egészet a beteg életének megmentéséért.
A vérkörbe történő visszavezetés helye függ az ECMO típusától. Veno-arteriális (VA) ECMO esetén általában egy nagy artériába, míg Veno-vénás (VV) ECMO esetén egy nagy vénába történik a vér visszavezetése. A rendszerhez kapcsolódó kiegészítő komponensek, mint például a hőcserélők, biztosítják a vér megfelelő hőmérsékleten tartását, ami szintén elengedhetetlen a beteg fiziológiájának fenntartásához.
Az ECMO indikációi: mikor van szükség erre a technológiára?
Az ECMO alkalmazása nem általános, hanem szigorúan meghatározott kritériumok alapján történik, amikor a hagyományos intenzív terápiás módszerek már nem képesek fenntartani a beteg életfunkcióit. A leggyakoribb indikációk a súlyos légzési elégtelenség és a súlyos keringési elégtelenség.
Légzési elégtelenség esetén az ECMO-ra akkor kerül sor, amikor a beteg tüdeje képtelen elegendő oxigént felvenni a vérbe, vagy nem képes hatékonyan eltávolítani a szén-dioxidot. Ez bekövetkezhet például súlyos tüdőgyulladás (pneumonia), akut légzési distressz szindróma (ARDS), tüdőembólia, vagy akár COVID-19 okozta tüdőkárosodás esetén. Ha a beteg nem reagál megfelelően a lélegeztetésre, a magas oxigénkoncentrációra, vagy a beteg állapota folyamatosan romlik, az ECMO életmentő alternatívát jelenthet.
Keringési elégtelenség esetén az ECMO bevezetése akkor indokolt, ha a szív pumpafunkciója drasztikusan csökken, és a szervezet nem kap elegendő vért és oxigént. Ez lehet például súlyos szívinfarktus, kardiomiopátia, szepszis okozta sokk, vagy szívműtét utáni keringési elégtelenség következménye. Az ECMO ilyenkor átveszi a szív bizonyos funkcióit, biztosítva a vérkeringést és a létfontosságú szervek oxigenizációját.
Az ECMO alkalmazásának mérlegelésekor fontos szempont a beteg életkora, általános állapota, és egyéb társbetegségeinek jelenléte. Továbbá, az ECMO bevezetése időkritikus; minél hamarabb történik meg a megfelelő betegek azonosítása és a terápia megkezdése, annál nagyobb az esély a sikeres kimenetelre. Az ECMO nem gyógymód, hanem egy támogató technológia, amely időt biztosít a sérült szervek regenerálódásához vagy a kiváltó ok kezeléséhez.
Az ECMO bevezetése a végső mentsvár azon betegek számára, akiknél a legfejlettebb intenzív terápiás módszerek sem hoznak javulást, és akiknek élete közvetlen veszélyben van.
A döntést mindig egy tapasztalt intenzív terápiás orvoscsoport hozza meg, figyelembe véve az összes releváns klinikai adatot és a rendelkezésre álló erőforrásokat. Az ECMO indikációi folyamatosan fejlődnek a kutatások és a klinikai tapasztalatok alapján, így a technológia alkalmazási köre is bővülhet.
Az ECMO kontraindikációi és a kockázatok mérlegelése
Bár az ECMO életmentő potenciálja vitathatatlan, nem alkalmazható minden betegnél. Az ellenjavallatok felismerése és a kockázatok gondos mérlegelése elengedhetetlen a sikeres és biztonságos terápia érdekében. Az ECMO bevezetése előtt alaposan át kell értékelni a beteg általános állapotát, az alapbetegségek súlyosságát és a várható kimenetelt.
Az ECMO relatív és abszolút ellenjavallatai közé tartozhatnak a következők:
- Visszafordíthatatlan, gyógyíthatatlan alapbetegség: Ha a beteg állapota olyan súlyos, hogy az ECMO sem javíthatna rajta, vagy ha az alapbetegség gyógyíthatatlan, az ECMO alkalmazása értelmetlen lehet.
- Súlyos, nem kontrollálható vérzés: Az ECMO során alkalmazott antikoaguláns terápia fokozza a vérzés kockázatát. Ha a beteg már eleve jelentős vérzéssel küzd, vagy a vérzés forrása nem szüntethető meg, az ECMO életveszélyessé válhat.
- Súlyos agykárosodás vagy agyvérzés: Amennyiben a betegnek már korábban súlyos, visszafordíthatatlan agykárosodása van, vagy aktív agyvérzése, az ECMO alkalmazása nem javasolt.
- Túl magas pulmonális artériás nyomás: Bizonyos esetekben a rendkívül magas pulmonális artériás nyomás is ellenjavallatot képezhet, különösen VA ECMO esetén.
- Hosszú ideig tartó keringésmegállás: Ha a beteg keringése már hosszú ideje állt fenn, és nem sikerült életfunkcióit helyreállítani, az agy és más szervek maradandó károsodása valószínűsíthető, így az ECMO hatékonysága csökken.
- Az ECMO-val kapcsolatos komplikációk kockázata: A technológia magában hordozza a vérzés, a fertőzés, a tromboembólia, az oxigenizátor meghibásodása, valamint a vörösvértestek károsodásának kockázatát. Ezeket a kockázatokat folyamatosan mérlegelni kell a terápia során.
Az ECMO bevezetése mindig egyéni mérlegelés eredménye, ahol a potenciális előnyöket össze kell vetni a jelentős kockázatokkal.
A kockázatok mérlegelése magában foglalja a beteg életkorát, általános fizikai állapotát, a fennálló társbetegségeket és a várható túlélési esélyeket. A szakmai tapasztalat és a csapatmunka kritikus fontosságú a döntéshozatalban és a terápia során felmerülő problémák kezelésében.
Az ECMO felállítása és menedzsmentje: a team szerepe
Az ECMO sikeres alkalmazása nem csupán a csúcstechnológián múlik, hanem elengedhetetlen a magasan képzett, multidiszciplináris team összehangolt munkája. Ez a speciális betegcsoport ellátása rendkívül nagy szakértelmet és folyamatos éberséget igényel a kezelő személyzet részéről. A team tagjai általában intenzív terápiás orvosok, speciálisan képzett ECMO-szakápolók, légzéstechnikusok, kardiológusok, sebészek (amennyiben sebészeti beavatkozás szükséges) és fizioterapeuták.
Az ECMO felállítása már önmagában is egy komplex folyamat, amely precíz tervezést és gyors reagálást kíván. A kanülök elhelyezése, a rendszerek csatlakoztatása és az első véráramlás beindítása szigorú protokollok alapján történik. Ezt követően a menedzsment, vagyis a folyamatos monitorozás és beavatkozások összessége veszi át a főszerepet. A team felelős a beteg hemodinamikai stabilitásának fenntartásáért, a megfelelő oxigenizáció biztosításáért, a véralvadásgátlás optimalizálásáért, valamint a lehetséges komplikációk, mint a vérzés, fertőzés vagy a membrán meghibásodása, megelőzéséért és kezeléséért.
A szakápolók kulcsszerepet játszanak az ECMO-s betegek ellátásában. Ők azok, akik a nap huszonnégy órájában a beteg mellett vannak, folyamatosan figyelik a műszeres paramétereket, a beteg klinikai állapotát, és gyorsan reagálnak minden változásra. Az ő feladatuk többek között a véráramlás, a gázcsere hatékonyságának ellenőrzése, a csövek és csatlakozások állapotának figyelése, valamint a beteg higiéniájának biztosítása.
A teammunka és a folyamatos kommunikáció a legfontosabb tényezők az ECMO-s betegek optimális ellátásában és a túlélési esélyek maximalizálásában.
A légzéstechnikusok felelőssége a gázkeverék beállítása, az oxigenizátor működésének felügyelete, valamint a légzési paraméterek optimalizálása. Az orvosok feladata a terápiás döntéshozatal, a beteg állapotának értékelése, a gyógyszeres kezelés beállítása és a beavatkozások szükségességének meghatározása. Az ECMO-s betegek ellátása kompetenciák széles skáláját igényli, és a team tagjai közötti szoros együttműködés biztosítja a legmagasabb szintű ellátást.
A megfelelő ECMO centr kiválasztása és a logisztika
Az ECMO-kezelés sikere nagymértékben függ a megfelelő centrum kiválasztásától és a hatékony logisztikától. Nem minden kórház rendelkezik azokkal a speciális felszerelésekkel, képzett személyzettel és protokollokkal, amelyek elengedhetetlenek az ECMO biztonságos és eredményes alkalmazásához. Ezért kritikus fontosságú, hogy a betegek a legmegfelelőbb intézménybe kerüljenek, ahol a technológia minden aspektusa professzionálisan kezelt.
A megfelelő ECMO centrum kiválasztásakor figyelembe kell venni több tényezőt. Ezek közé tartozik az intézmény tapasztalata a különböző típusú ECMO-kezelésekben (VA és VV), a klinikai eredmények, valamint az, hogy rendelkeznek-e 24/7-es készenléti csapattal. A centrumnak képesnek kell lennie a betegek gyors és biztonságos szállítására, szükség esetén akár mobil ECMO egységgel is.
A logisztika kulcsfontosságú a kezelés minden fázisában. Ez magában foglalja a speciális műszerek szállítását, a szervíz és karbantartás biztosítását, valamint a steril fogyóeszközök folyamatos utánpótlását. A beteg szállítása során kiemelt figyelmet kell fordítani a folyamatos monitorozásra és a gépi rendszer stabil működésének garantálására.
A betegek túlélési esélyeinek maximalizálása érdekében az ECMO-kezelésnek egy integrált, jól szervezett hálózat részeként kell működnie, amely a beteg szállításától a terápia végéig biztosítja a legmagasabb szintű szakellátást.
A nagy távolságok leküzdése és a szállítás alatti kockázatok minimalizálása érdekében egyes centrumok speciális légi mentőszolgálatokkal is együttműködnek. Ez lehetővé teszi a betegek gyors eljutását a legközelebbi, vagy legalkalmasabb ECMO-központba, függetlenül attól, hol történik a sürgősségi ellátásuk.
Az ECMO logisztika magában foglalja továbbá a személyzet képzését és az interdiszciplináris együttműködés fontosságát is. Az orvosok, ápolók, perfuzionisták és technikusok szoros együttműködése elengedhetetlen a komplikációk megelőzéséhez és a betegek optimális ellátásához.
Az ECMO-val kapcsolatos komplikációk és azok kezelése
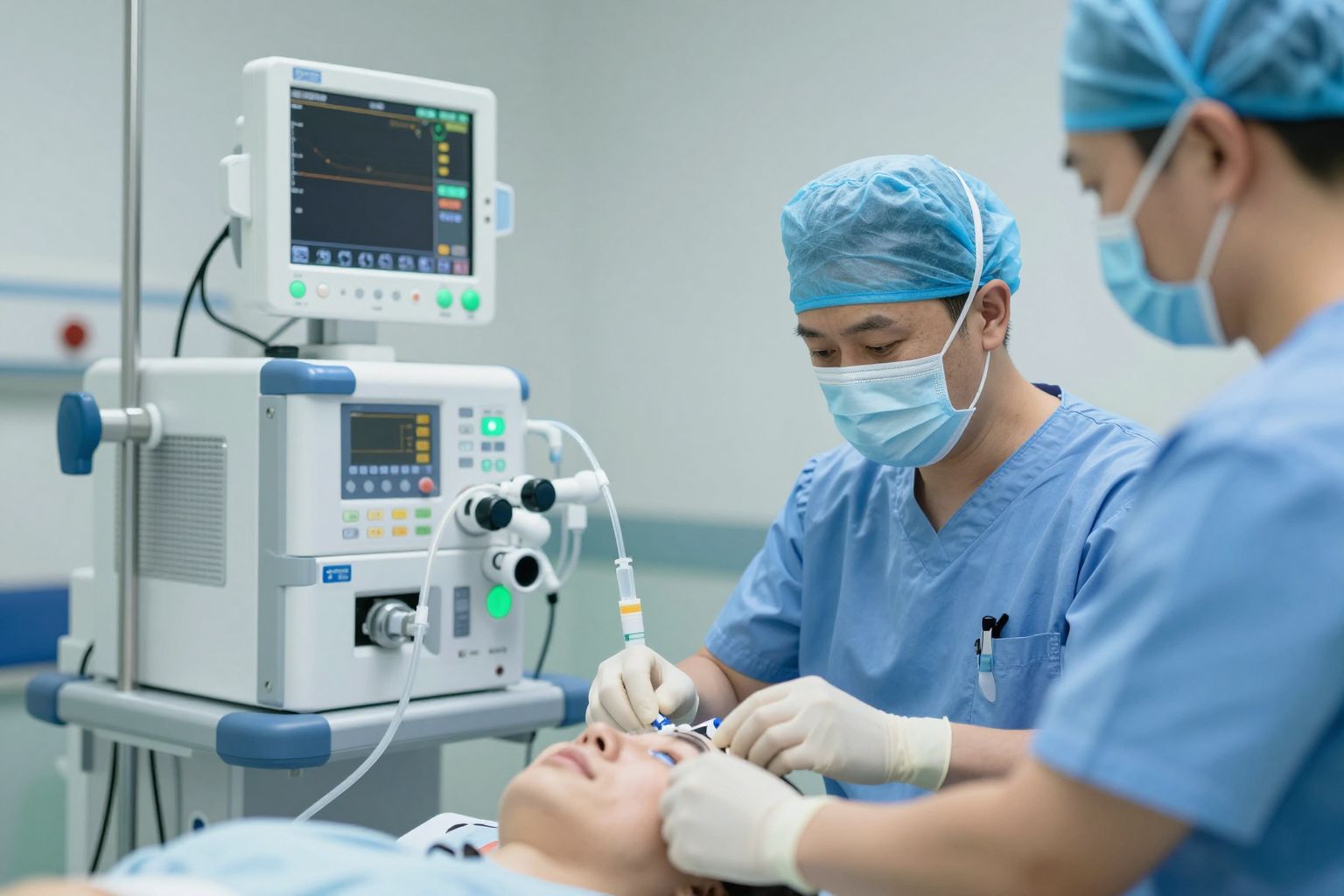
Bár az ECMO vitathatatlanul életmentő technológia, mint minden komplex orvosi beavatkozás, ez is hordoz magában potenciális szövődményeket. Ezek kezelése kulcsfontosságú a sikeres terápia szempontjából, és a folyamatos monitorozást, valamint a gyors, szakszerű beavatkozást igényli.
Az egyik leggyakoribb és legveszélyesebb komplikáció a vérzés. Ez több okra vezethető vissza: a véralvadásgátló terápia szükségessége, a vérrel érintkező idegen felületek aktiváló hatása, valamint a kanülök behelyezéséből adódó sérülések. A vérzés kockázatának minimalizálása érdekében szigorú véralvadási paramétereket tartanak be, és rendszeresen ellenőrzik a vérzékenységet. Amennyiben vérzés alakul ki, a véralvadásgátló dózisának módosítása, vagy esetleg vérkészítmények adása lehet szükséges.
Ezzel szemben áll a tromboembólia kockázata, azaz a vérrögképződés és annak továbbterjedése. A vér alacsonyabb sebességgel áramlik a rendszerben, mint a szervezetben, és az idegen felületek trombocita-aggregációt (vérlemezkék összecsapzódását) válthatnak ki. A membrán oxigenizátorban vagy a csövekben keletkező vérrögök súlyos következményekkel járhatnak, például embóliát okozhatnak. Ennek megelőzésére is a véralvadásgátlás, valamint speciális, trombózisellenes bevonattal ellátott eszközök használata szolgál.
Az ECMO-rendszer fertőződésének kockázata is fennáll. A kanülök belépési pontjai, valamint a rendszer maga is baktériumok megtelepedésének kedvezhet. A szigorú higiéniai protokollok, a rendszeres fertőtlenítés és a betegek gondos megfigyelése elengedhetetlen a fertőzések elkerülése érdekében. Amennyiben fertőzés gyanúja merül fel, antibiotikumos kezelés kezdődik, és szükség esetén a rendszert is cserélni kell.
A mechanikai problémák is előfordulhatnak, például a pumpa meghibásodása, a csövek elszakadása, vagy a membrán oxigenizátor eldugulása. Ezek a helyzetek azonnali beavatkozást igényelnek, gyakran a rendszer teljes cseréjével. A folyamatos technikai ellenőrzés és a redundáns rendszerek (ha rendelkezésre állnak) segítenek a váratlan események kezelésében.
A hipoxia (alacsony oxigénszint) és a hiperkapnia (magas szén-dioxid szint) szintén lehetséges szövődmények, bár ezek általában a rendszer nem megfelelő működésére vagy a beteg állapotának romlására utalnak. A pontos monitorozás és a gázcsere paraméterek optimalizálása segít ezek megelőzésében és kezelésében.
Az ECMO-val kapcsolatos komplikációk kezelése multidiszciplináris megközelítést kíván, amely magában foglalja az intenzív terápiás orvosok, kardiológusok, sebészek, hematológusok, intenzív szakápolók és műszaki szakemberek szoros együttműködését.
A transzfúziós problémák, mint például az immunreakciók vagy a túlzott folyadékbevitel, szintén felmerülhetnek, különösen hosszabb ECMO-terápia esetén. A betegek gondos megfigyelése és a szükséges vérkészítmények körültekintő kiválasztása elengedhetetlen.
A légzési elégtelenség ECMO-val történő kezelése (V-V ECMO)
A Veno-Vénás (VV) ECMO specifikusan a súlyos légzési elégtelenségek kezelésére szolgál. Ennél a konfigurációnál a vér kinyerése vénából történik, és visszavezetése is egy másik vénába, vagyis a keringési rendszer nem kerül tehermentesítésre. A fő cél a vér megfelelő oxigenizációjának biztosítása és a szén-dioxid hatékony eltávolítása akkor, amikor a tüdő erre önmagában képtelen.
A VV ECMO rendszer műszaki felépítése hasonló az általános ECMO berendezésekhez, azonban a kanülök elhelyezése és a vér útja eltér a VA ECMO-tól. A vér általában a vena cava superiorból vagy inferiorból kerül kinyerésre, az oxigenizátoron és a membránon keresztül történő kezelést követően pedig a vena cava superiorba kerül vissza. Ez lehetővé teszi, hogy az oxigénben gazdag vér a tüdőn keresztül eljusson a test többi részébe. A rendszer precíz áramlásszabályozást igényel, hogy a beteg saját keringését ne zavarja meg túlságosan, ugyanakkor biztosítsa a szükséges gázcserét.
A monitorozás kiemelten fontos a VV ECMO során. Folyamatosan figyelni kell a vér oxigén- és szén-dioxid szintjét (vérgázanalízis), az áramlási sebességet, a nyomásviszonyokat a rendszerben, valamint a beteg általános állapotát. A membrán oxigenizátor hatékonysága folyamatosan változhat, ezért rendszeres ellenőrzés és szükség esetén beavatkozás szükséges a megfelelő oxigenizáció fenntartásához.
A VV ECMO alkalmazásának előnye, hogy kevésbé invazív, mint a VA ECMO, mivel nem terheli meg a keringési rendszert. Ezáltal csökkenhetnek bizonyos komplikációk kockázatai. A technológia fejlődésével a kompakt, hordozható egységek egyre inkább lehetővé teszik a betegek mobilizálását, ami javíthatja a gyógyulási folyamatot és a beteg közérzetét.
A Veno-Vénás ECMO létfontosságú eszköz a legsúlyosabb légzési elégtelenségek kezelésében, lehetővé téve a tüdő pihentetését és regenerálódását.
A rendszer komplex beállítása és a szigorú protokollok betartása elengedhetetlen a sikeres kezeléshez. A személyzetnek rendkívül felkészültnek kell lennie a technológia kezelésében és a felmerülő problémák azonnali megoldásában.
A keringési elégtelenség ECMO-val történő kezelése (V-A ECMO)
A Veno-Arteriális (V-A) ECMO a keringési elégtelenség kezelésének egyik legintenzívebb formája, ahol a technológia nem csupán az oxigenizációt, hanem a szív által végzett pumpafunkciót is átveszi. Ez a típusú ECMO akkor válik elengedhetetlenné, amikor a beteg szíve képtelen elegendő vért keringetni a szervezetben, így az életfontos szervek nem jutnak elegendő oxigénhez.
A V-A ECMO esetében a vér vénás rendszerből kerül elvezetésre, jellemzően a nagy vénákból (pl. vena cava), majd a pumpa segítségével nyomás alá helyezve artériás rendszerbe kerül vissza. Ez a visszavezetés általában az aorta környékére történik, így a frissen oxigenizált vér közvetlenül a fő artériás keringésbe jut, biztosítva a test minden részének megfelelő vérellátását. Ez eltér a Veno-Vénás (V-V) ECMO-tól, amely elsősorban a tüdő oxigenizációs funkcióját támogatja, anélkül, hogy a keringési rendszerbe extra nyomást juttatna.
A V-A ECMO műszaki megvalósítása rendkívül precíz. A szív-tüdő gépet egy speciális centrifugális vagy görgős pumpa alkotja, amely képes nagy áramlási sebességeket és nyomásokat létrehozni, szimulálva a szív erejét. Az oxigenizátor itt is kulcsfontosságú, ahol a vérből eltávolítják a szén-dioxidot és felveszi az oxigént. Az, hogy pontosan melyik vénás és artériás helyen történik a csatlakoztatás, függ a beteg anatómiai adottságaitól és az elérni kívánt terápiás hatástól.
A V-A ECMO alkalmazása magas kockázattal jár, mivel jelentősen befolyásolja a vérnyomást és a perfúziót. Emiatt a betegek folyamatos, szigorú monitorozása elengedhetetlen. A véralvadásgátló terápia optimalizálása kulcsfontosságú a tromboembóliás szövődmények megelőzése érdekében, ugyanakkor a túlzott véralvadásgátlás is veszélyes vérzésekhez vezethet. A technikai személyzet és az orvosi csapat magas szintű szakértelme kritikus a rendszer biztonságos működtetéséhez és a beteg állapotának folyamatos értékeléséhez.
A V-A ECMO lényegében egy külső szív-tüdő egység, amely a beteg saját keringési rendszerébe integrálódva biztosítja a létfontosságú szervek működéséhez szükséges perfúziót és oxigenizációt kritikus keringési elégtelenség esetén.
A komplikációk közé tartozhatnak az artériás vérzés, az infarktus, a vesekárosodás, vagy a véralvadási problémák. A modern ECMO rendszerek azonban fejlett biztonsági funkciókkal rendelkeznek, amelyek csökkentik ezeknek a kockázatoknak a valószínűségét. A sikeres V-A ECMO terápia alapvető feltétele a gyors és pontos diagnózis, a beteg állapotának folyamatos felmérése, valamint a technikai berendezések kifogástalan működése.
Az ECMO mint a szív- és tüdőtranszplantáció előtti és utáni támogatás
Az szív- és tüdőtranszplantáció az orvostudomány egyik legösszetettebb és legintenzívebb beavatkozása. A szervátültetés sikere nagymértékben függ a beteg preoperatív állapotától és a posztoperatív regenerációtól. Ebben a kritikus fázisban az ECMO életmentő szerepet tölthet be, mind a transzplantációra váró, mind a már túlélő betegek esetében.
A szív- vagy tüdőtranszplantációra váró betegek gyakran olyan súlyos szervi elégtelenségben szenvednek, hogy a hagyományos intenzív terápiák már nem képesek fenntartani létfontosságú funkcióikat. Az ECMO biztosítja a szükséges keringési és/vagy légzési támogatást, amíg a donor szerv elérhetővé válik. Ez a technológia lehetővé teszi a beteg szervezetének stabilizálását, javítva ezzel a transzplantáció esélyeit és csökkentve a műtét során fellépő kockázatokat. A VA ECMO különösen hatékony lehet, ha a szív funkciója is súlyosan károsodott, míg a VV ECMO a tüdő funkcióját pótolja.
A transzplantációt követően a betegek állapota is rendkívül instabil lehet. Az új szerv beültetése jelentős terhet ró a szervezetre, és az immunrendszer válasza is kiszámíthatatlan. Az ECMO segíthet a posztoperatív időszakban fellépő akut szövődmények, például az akut légzési distressz szindróma (ARDS) vagy a szívizomzat elégtelenségének kezelésében. A technológia lehetővé teszi az új szerv számára a regenerálódást és a fokozatos működésbe lépést, miközben a beteg létfontosságú funkciói biztosítottak. Ez az átmeneti támogatás kulcsfontosságú a sikeres rehabilitációhoz és a hosszú távú túléléshez.
Az ECMO mint híd a transzplantációhoz, és támasz a posztoperatív felépülés során, jelentősen növeli a súlyos szervi elégtelenségben szenvedő betegek életben maradási esélyeit.
A műszaki háttér szempontjából a transzplantációs egységekben alkalmazott ECMO rendszereknek rendkívül megbízhatóknak és rugalmasnak kell lenniük. A folyamatos monitorozás és a gyors reagálás elengedhetetlen a betegek állapotának változásaihoz. Az ECMO alkalmazása ebben a speciális kontextusban különösen magas szintű szakértelmet és szoros együttműködést igényel a sebészek, intenzív specialisták és az ECMO-specialista nővérek között.
Az ECMO technológia fejlődése: újítások és jövőbeli kilátások
Az ECMO technológia fejlődése dinamikus és folyamatos, a kezdeti, nagyméretű és nehézkes rendszerektől eljutva a ma már kompakt, intelligens és hordozható egységekig. Az elmúlt évtizedek során a kutatók és mérnökök jelentős erőfeszítéseket tettek a rendszerek hatékonyságának növelésére, a komplikációk kockázatának csökkentésére, és az alkalmazhatóság szélesítésére. Az egyik legfontosabb innováció a membrán oxigenizátorok fejlesztése, amelyek ma már sokkal hatékonyabb gázcserét tesznek lehetővé kisebb felületen, így csökkentve a vér útját a gépen belül, ami minimálisra mérsékli a vérsejtek károsodásának esélyét.
A pumpatechnológiák terén is jelentős előrelépés történt. A korábbi, mechanikus pumpák helyett ma már egyre elterjedtebbek az axiális vagy centrifugális pumpák, amelyek kevésbé traumásak a vérre nézve, és precízebb áramlásszabályozást tesznek lehetővé. Ezen pumpák gyakran beépített motorral rendelkeznek, ami egyszerűsíti a rendszert és csökkenti a meghibásodás kockázatát.
A monitorozás terén a fejlődés lehetővé tette a valós idejű, non-invazív és invazív paraméterek folyamatos nyomon követését. Az új szenzorok és szoftverek képesek érzékelni a legkisebb változásokat is a beteg állapotában, így az orvosi csapat azonnal reagálhat. Ez magában foglalja a véralvadás állapotának pontosabb mérését, a vér oxigén- és szén-dioxid szintjének folyamatos ellenőrzését, valamint a keringési rendszer terhelésének precíz meghatározását.
A jövőbeli kilátások rendkívül ígéretesek. A kutatások jelenleg is zajlanak a mesterséges intelligencia (MI) és a gépi tanulás integrálása terén az ECMO rendszerekbe. Az MI képes lehet előre jelezni a lehetséges komplikációkat, optimalizálni a terápiás paramétereket, és akár automatizálni bizonyos beállításokat, így tehermentesítve az orvosi személyzetet. Emellett a miniatürizálás és a hordozhatóság növelése is kiemelt cél, ami lehetővé teheti az ECMO alkalmazását szélesebb körben, akár a betegszállítás során vagy kevésbé felszerelt intézményekben is.
Az ECMO jövője a robotikai integrációban és az adaptív rendszerekben rejlik, amelyek képesek a beteg fiziológiájához dinamikusan alkalmazkodni, maximalizálva a túlélési esélyeket és minimalizálva a mellékhatásokat.
A biokompatibilis anyagok további fejlesztése is kulcsfontosságú, hogy csökkentse a thrombosis és az immunrendszer által kiváltott gyulladásos reakciók kockázatát. Az új bevonatok és felületek révén az ECMO rendszerek még biztonságosabbá és hatékonyabbá válnak a hosszú távú használat során.
Az ECMO és a digitális egészségügy: távfelügyelet és adatvezérelt döntéshozatal
Az ECMO rendszerek integrációja a digitális egészségügyi platformokkal forradalmasítja az intenzív ellátást. A modern ECMO készülékek már képesek valós idejű adatokat szolgáltatni a beteg állapotáról, beleértve a vérnyomást, pulzust, oxigénszaturációt, véráramlási sebességet, és a membrán hatékonyságát. Ezek az adatok nem csak a helyszínen lévő orvosi csapat számára kritikusak, hanem lehetővé teszik a távfelügyelet új formáit is.
A fejlett szenzorok és csatlakoztathatóság révén az ECMO készülékek adatai biztonságos hálózaton keresztül továbbíthatók távoli szakértői központokba vagy akár más kórházakba. Ez különösen fontos lehet olyan esetekben, ahol a speciális tudással rendelkező orvosok nem állnak rendelkezésre a beteg közvetlen közelében. A felhőalapú adattárolás és elemzés lehetővé teszi nagymennyiségű betegadat gyűjtését és elemzését, ami segít azonosítani a bevált kezelési stratégiákat és a potenciális kockázatokat.
Az adatvezérelt döntéshozatal az ECMO terápiában is egyre hangsúlyosabbá válik. A gyűjtött adatok elemzése segíthet a kezelőorvosoknak abban, hogy személyre szabottabb terápiás döntéseket hozzanak, optimalizálják a pumpa sebességét, a gázcserét, vagy éppen a véralvadásgátló adagolását. A gépi tanulás és a mesterséges intelligencia alkalmazása a jövőben még pontosabb előrejelzéseket tehet a beteg állapotának alakulásáról, és proaktív beavatkozásokat tehet lehetővé.
A digitális technológiák révén az ECMO nem csupán egy életmentő eszköz, hanem egy dinamikus adatforrás is, amely folyamatosan tájékoztatja és segíti az orvosi csapatot a kritikus betegellátásban.
A digitális egészségügyi rendszerekbe való zökkenőmentes integráció kulcsfontosságú az ECMO hatékony és biztonságos alkalmazásához. Ez magában foglalja az adatok interoperabilitását, a szabványosított adatformátumokat és a magas szintű adatbiztonságot, hogy a páciensek érzékeny orvosi információi mindig védve legyenek.
Az ECMO költséghatékonysága és erőforrás-igénye
Az ECMO alkalmazása jelentős anyagi és humánerőforrás-igényt von maga után, ami kulcsfontosságú tényező a technológia széleskörű elterjedésében. Bár az ECMO életmentő funkciója vitathatatlan, a vele járó költségek magasak. Ezek közé tartoznak a speciális, drága berendezések beszerzése és karbantartása, az elfogyóanyagok (pl. membrán oxigenizátorok, csövek) folyamatos pótlása, valamint az energiafelhasználás.
Emellett a legfontosabb erőforrás az emberi tényező. Az ECMO kezelése rendkívül magasan képzett és tapasztalt szakembergárdát igényel. Ide tartoznak az intenzív terápiás orvosok, speciálisan képzett ápolók, perfúziológusok (akik a gép működését felügyelik), és légzésterapeuták. Ez a multidiszciplináris csapatnak folyamatosan rendelkezésre kell állnia, ami további munkaerő-igényt jelent az egészségügyi intézmények számára.
A költséghatékonyság megítélése összetett. Rövid távon az ECMO rendkívül költségesnek tűnhet, különösen a kezdeti beruházási és üzemeltetési költségek miatt. Azonban figyelembe kell venni a megmentett életek értékét és a betegek hosszú távú életminőségét. A sikeresen kezelt betegek visszatérhetnek a munkába és a társadalomba, ami gazdasági szempontból is megtérülő befektetés lehet.
A költségek mérlegelésekor figyelembe kell venni az ECMO megmentett életek hosszú távú társadalmi és gazdasági értékét, nem csak a közvetlen orvosi kiadásokat.
Az erőforrás-igény másik aspektusa a logisztika és infrastruktúra. Az ECMO-kezeléshez speciálisan felszerelt intenzív osztályokra és transzportálási lehetőségekre van szükség, ami megköveteli az egészségügyi rendszerek folyamatos fejlesztését és az erőforrások optimális elosztását. A technológia fejlődése, mint például a kompaktabb és automatizáltabb rendszerek, hosszabb távon hozzájárulhat az erőforrás-hatékonyság növeléséhez.